Как игрушкам делают уколы
Обновлено: 12.05.2024
Что будет, если выбить воздух из шприца не до конца, и ввести в мышцу или под кожу несколько пузырьков воздуха?
Если в шприце, подготовленном для внутримышечного введения, вместе с препаратом находилась капелька воздуха (несколько маленьких пузырьков), опасности для здоровья такая инъекция нести не будет.
Попадание небольшого количества воздуха в мышцу не опасно, он рассасывается в тканях. Как правило, организм справляется с этим незаметно для пациента.
В то же время, не стоит злоупотреблять регенерационными силами организма, и необходимо следовать инструкции по постановке укола, и максимально избавляться от пузырьков воздуха в шприце. Подробно о том, как это сделать, написано на этой странице сайта.
Можно делать несколько уколов в одну иглу?
Сделать один прокол, ввести сначала одно лекарство, отсоединить шприц, оставив иглу в мышце, затем вставить другой шприц со вторым лекарством и ввести его? Не хочется делать лишний прокол!
Теоретически, при введении некоторых препаратов, можно, но практически - уменьшение болезненности под вопросом, а осложнения - вероятны.
Как можно избавиться от синяков на ягодицах , которые остались после уколов железа и не проходят уже 1 год?
К сожалению, некоторые препараты (например, препараты железа) рассасываются очень плохо и оставляют плохо уходящие синяки на долгое время (в т.ч. на год и дольше).
Вместе с тем, общем случае, синяки не несут значительной опасности, скорее, это косметический дефект.
Для устранения застаревших синяков можно попробовать в домашних условиях компрессы с Лиотоном, компрессы с Димексидом (1:5 с водой), также рекомендованы физпроцедуры в условиях поликлиники (электрофорез или ультрафонофорез с гепарином, калий йодом).
При отсутствии эффекта, возможно, понадобится очная консультация хирурга.
Нельзя ли вместо инъекций принимать таблетки?
Можно, но не всегда желательно.
Таблетки, проходя через пищеварительный тракт, попадают в химически активную среду – пищеварительные кислоты, ферменты - которые, взаимодействуя с лекарствами, разрушают их (таблетки), снижая эффективность и лечебные свойства.
Химические соединения, образующиеся при взаимодействии лекарственных препаратов с пищеварительными ферментами, могут провоцировать развитие гастритов и других заболеваний, например, язвы желудка.. Лекарство же, введенное в организм при помощи инъекции, практически мгновенно достигает больного органа в неизмененном виде и не раздражая пищеварительную систему.
Кроме того, разная форма препарата (капли, таблетки, свечи, раствор для инъекций и прочее) и связанный с этим путь попадания препарата в организм оказывают различное терапевтическое действие, которое при ряде заболеваний необходимо достигать с помощью конкретного способа введения препарата в организм.
Поэтому решение о назначении той или иной формы препарата принимает врач на основании ряда факторов, и изменять форму препарата без согласования с лечащим врачом не стоит.
Можно ли принимать душ (ванну) во время курса инъекций?
Принимайте гигиенический душ так часто, как Вам необходимо - особенно перед уколами, это не только можно, но и нужно.
Приняв уколы, прижмите место инъекции ватой, смоченной в спирте, чтобы не инфицировать место укола, принимайте душ через час-два после инъекции.
Нужно ли после набора препарата из ампулы, сменить иглу на шприце перед уколом? Зачем?
Если лекарство предварительно находилось в ампуле с резиновой крышкой, которую нужно проколоть, чтобы набрать лекарство – после набора лекарства, иглу лучше поменять. Так как игла, проткнув резинку в крышке ампулы, затупляется - а, очевидно, чем острее игла, тем менее болезненный укол.
Также есть определенные виды лекарств (инсулин например), при использовании которых в инструкции есть пометка: «сменить иглу», в таких случаях иглу сменить нужно обязательно.
Или, к примеру, Вы набрали лекарство и дотронулись до иглы, в таком случае ее тоже нужно поменять, чтобы избежать осложнений, связанных с попаданием инфекции.
Почему после инъекции выступает кровь? Опасно ли это?
Если после того, как Вы сделали укол, выступила кровь – это говорит о том, что Вы задели кровеносный сосуд.
Это не опасно. Прижмите место укола ваткой со спиртом и подержите минут пять. Если кровь вытечет не наружу, а под кожу, образуется синяк. Сразу приложите лед, а на второй день - грелку, чтобы синяк быстрее рассосался.
При открытии ампулы бывает крошится стекло и попадает в шприц вместе с лекарством. Что будет если такие осколки попадут в мышцу, или в сосуд ?
Вероятность попадания в организм крошки стекла ампулы принято считать практически нулевой, поэтому можно сказать, что причин для беспокойства нет – скорее можно порезаться о края ампулы, чем осколки стекла попадут в шприц. Вместе с тем, по правилам проведения инъекций раскрошившуюся ампулу необходимо выбросить. Рассмотрим ситуацию со стеклом внутри ампулы подробно. Чтобы осколок ампулы попал в шприц, он должен пройти сквозь иглу. Диаметр инъекционной иглы достаточно мал (внешней диаметр стандартной иглы для внутримышечных инъекций - 0,6 мм, внутренний – и того меньше), поэтому крайне маловероятным представляется прохождение осколка ампулы через это отверстие. Все осколки стекла (и более крупные частицы, и микрочастицы) конечно опадут на дно раствора. В таком случае, обезопасить себя можно так: при наборе препарата не опускайте иглу на дно ампулы, если назначение позволяет оставить часть раствора в ампуле. В оставшейся в ампуле жидкости на дне останутся и осколки. Если все же рассмотреть теоретическую возможность того, что микроскопический осколок ампулы пройдет сквозь иглу, попадет в шприц, а оттуда – в мышцу пациента, произойдет вероятно следующее: такое инородное тело "отграничится", вокруг него образуется уплотнение. И скорее всего, пациент этого даже не почувствует. Как избежать отламывания осколков ампулы читайте на этой странице сайта.
Не попадет ли игла в кость при внутримышечной инъекции?
Вероятность попадания в надкостницу крайне мала. Чтобы обезопасить пациента от такой возможности, в первую очередь необходимо правильно выбрать место укола. Лучшее место для внутримышечной инъекции - верхняя наружная часть ягодицы, это мышца с наименьшей вероятностью при уколе задеть кровеносный сосуд, нерв или кость.
Подробнее о внутримышечных инъекциях: читать.
Почему внутримышечная инъекция делается именно туда, куда делается (внешняя верхняя четверть)?
Чтобы избежать осложнений. В этом месте мала вероятность попасть иглой в кровеносный сосуд, нерв или кость.
Главное, когда Вы делаете укол в ягодицу, постараться, что игла попала именно в мышцу, а не осталась в жировой прослойке – иначе лекарство будет потрачено впустую и, кроме того, в месте укола может образоваться шишка, которая будет долго рассасываться.
Обычно достаточно ввести иглу на глубину 2 – 3 см, что можно сделать иглой 0,6х30 или 0,7х30, которыми комплектуются шприцы для внутримышечных инъекций. Если же конституция Вашего пациента вызывает сомнение в возможности эффективного проведения инъекции стандартными иглами – возьмите иглу подлиннее, например, 0,8х40.
Можно ли колоть той же иглой, если случайно выдернул шприц до окончания введения препарата?
Чтобы такого не произошло, нужно придерживаться правил выполнения инъекции.
Если же по каким то причинам Вы выдернули шприц раньше положенного, не пугайтесь, успокойтесь и попробуйте сделать укол еще раз.
Иглу можно не менять в том случае, если вы делаете укол одному и тому же человеку - при условии, если при выдергивании шприца из ягодицы игла не соприкоснулась с посторонними предметами (к примеру, не упала на пол).
Почему внутримышечную инъекцию надо делать так глубоко (около 3 см)?
Внутримышечный укол нужно делать так глубоко (около 3 см для взрослого пациента, и около 2 см - ребенку) для того, чтобы лекарство попало по назначению - в мышечную ткань, а не, скажем, в жировой слой.
Если вколоть неглубоко и лекарство не попадет в мышцу - лекарство будет потрачено впустую, кроме того, в месте укола может образоваться шишка, которая будет долго рассасываться.
У каждого вида инъекций есть своя методика введения лекарства и игнорировать данный факт не стоит для достижения максимального результата.
Стандартные иглы для внутримышечных уколов взрослым - длиной 3 см (0,6х30 и 0,7х30), для крупных пациентов лучше взять иглу длиной 4 см (0,8х40). Для детей существует специальный шприц с более короткой и тонкой иглой - шприц BogMark 3 мл с иглой 0,5х25.
Как сделать укол не больно?
Нужно ли массировать место укола после проведения инъекции?
После внутримышечного укола, и если иное не указано в инструкции к препарату, - да.
Массаж места прокола после инъекции улучшает кровообращение и помогает распределению лекарства в тканях. Кроме того, протирание места укола ватным тампоном, смоченным в спирте - хорошее средство дезинфекции.
Необходимость в уколах детям может возникнуть уже в первые месяцы их жизни. Ставить укол ребенку самостоятельно в домашних условиях категорически запрещается. Инъекции должны делать только медицинские работники, обычно – в условиях поликлиники или стационара. Между тем, родители могут внести свой вклад для снижения стресса и дискомфорта у ребенка. К малышам необходимо найти подход, это не менее важно, чем соблюдение техники выполнения инъекции. Также стоит задуматься о том, как обезболить укол ребенку.
Виды инъекций

Существует три основных типа инъекций:
- Внутримышечная инъекция является парентеральным методом введения лекарственных препаратов. После внутримышечного укола лекарство попадает в кровоток путем всасывания в сосудистом русле скелетной мускулатуры. Так как мышцы снабжены кровью лучше клетчатки под кожей, при такой манипуляции препарат начинает действовать быстрее, чем при подкожном введении. Таким путём доставляются масляные и водные растворы, суспензии объемом не более 10 мл. Такой метод выбирается, когда нет необходимости в получении немедленного эффекта. Всасывание препарата при инъекциях в ягодичную мышцу происходит за 10-30 минут. Такие уколы используются во время оказания неотложной медицинской помощи, при сильном возбуждении пациентов либо судорогах.
- Подкожные уколы актуальны при введении инсулина. Подкожно-жировой слой обладает густой сеткой сосудов, поэтому лекарство действует быстрее, чем при оральном применении. Рекомендуется вводить таким способом не более 2 мл лекарственного средства. Для этого используются зоны под лопаткой, сбоку от брюшной стенки, в нижней части подмышечной области, снаружи плеча.
- При внутривенных уколах препарат попадает сразу в кровяное русло. Чаще всего инъекции проводятся на венах, расположенных в локтевой ямке, так как у них наибольший диаметр, они меньше всего смещаются.
Определенный тип укола врач назначает, отталкиваясь от препарата, который нужно ввести и заболевания, из-за которого он показан.
Подготовка к уколу в больнице

Для проведения инъекций в больнице используются:
- Лекарственное средство. Если приобретать его нужно самостоятельно, обязательно следует проверить дозировку, чтобы она соответствовала рецепту. Требуется обратить внимание на срок годности. Описание, приведенное в инструкции, и содержимое ампулы должны совпадать.
- Стерильная вата.
- Медицинский спирт.
- Шприцы. Они обязательно должны быть одноразовые. Их объем зависит от дозировки вводимого лекарства, прописанной врачом. Существует два типа иголок: для масляных и водных инъекций. Они разные, нужно уточнить у фармацевта, подойдет ли выбранный шприц для ребенка конкретного возраста, вводимого лекарственного препарата. Для малышей до года хватит шприца объемом 1 мл; детям 1-5 лет – 2 мл, игла 0,5х25; если ребенку 6-9 лет, нужен шприц 2 мл, игла может быть 0,6х30.
- Обезболивающие препараты. Особенно актуально оно, когда кроха неспокойный и есть опасения, что малыш дернется. Подходит для таких целей Акриол Про. Это крем на основе лидокаина и прилокаина. Он прошел регистрацию в качестве лекарственного средства и подходит для новорожденных с первого дня жизни 7 .
Перед постановкой укола медработник должен хорошо вымыть руки с мылом, продезинфицировать их. Родителям обязательно необходимо оставаться спокойными, иначе ребенок тоже будет чувствовать панику и перестанет доверять взрослым.
Перед открытием ампулы ее протирают стерильной марлей либо сухой ватой. Затем на ней делается надрез по линии слома. Для этого используется специальная пилочка. Нельзя отламывать либо отбивать конец ампулы, так как есть риск, что мелкие осколки попадут в лекарство.
Одноразовый шприц распаковывается со стороны поршня, затем соединяется с иглой, на которой обязательно должен находиться защитный колпачок. Если лекарство в сухой форме, доктор разводит его в соответствии с инструкцией. Для этого используется вода для инъекций либо другой препарат, назначенный специалистом. Колпачок с иглы снимается только перед тем, как предстоит набор лекарственного препарата.
Медработник обязательно должен удалить воздух из шприца. Для этого его располагают вертикально перед собой, чтобы иголка оказалась сверху. Немного стучат по шприцу пальцами, чтобы пузырьки воздуха поднялись к отверстию. Далее нажимается поршень, и воздух выходит наружу. Понять, что все сделано правильно, можно по появившейся капельке лекарства на кончике иголки. Она удаляется ваткой, смоченной в спирте. Затем на иглу снова надевается колпачок. Малыш не должен видеть проведение подготовки, иначе он может заранее испугаться.
Этапы выполнения инъекции

Правильно сделать укол может только специалист. Проведение инъекции в больнице происходит следующим образом:
- Доктор разогревает руки. Для этого достаточно потереть их друг о друга. Если нужно сделать укол в ягодицу ребенку, специалист помассирует ее, это делается для того, чтобы разогнать кровь и расслабить место для инъекции.
- Для спокойного проведения процедуры можно использовать обезболивающее средство для местной анестезии. Необходимо правильно выбрать препарат, наиболее безопасный для детей. Одним из таких является Акриол Про. Крем наносится толстым слоем за 60 минут до процедуры, покрывается окклюзионной повязкой (например, пищевой пленкой). Рекомендуемая дозировка – 1г на 10 см 2 . Через час остатки средства удаляются с кожи 7 . Родители могут провести обезболивание самостоятельно, но обязательно нужно сообщить об этом врачу.
- Малыш должен быть спокоен. Лучше чем-нибудь его отвлечь, чтобы ему было не так страшно. Можно включить мультфильм на телефоне. Хорошая идея − дать ребенку любимую игрушку и игрушечный шприц, договориться, что он тоже будет делать укол. Важно, чтобы чадо не заметило, как врач заносит шприц над ним, тогда кроха не успеет напрячься, и сама манипуляция пройдет быстро и менее болезненно.
- Место укола протирается смоченной в спирте ватой.
- В нужное место вводится препарат.
- Шприц быстро вынимается. Место прокола прижимается с помощью ваты и слегка массируется.
Чтобы свести к минимуму болевой синдром, спросите у специалиста заранее, можно ли применять обезболивание при инъекциях у детей. Если врач не использует анестетики при уколах и его кабинет ими не оснащен, поинтересуйтесь, можете ли вы приобрести его самостоятельно. Например, Акриол Про можно купить в аптеках. Крем продается в тюбиках по 5, 30, 100 г.
Возможные осложнения при уколах в ягодицу ребенку
При постановке укола возможны осложнения, связанные с неправильной техникой выполнения манипуляции. Самой частой ошибкой при уколах в попу детям является введение лекарства под кожу, а не в мышцу. В результате возникает уплотнение, иногда с синяком. В лучшем случае оно не беспокоит, в худшем − вызывает боль. Избавляются от таких шишек йодной сеткой, гепариновыми компрессами.
Более серьезное осложнение − повреждение нерва. Чтобы его избежать, нужно выбрать правильную долю ягодицы для постановки укола. Седалищный нерв проходит через среднюю и нижнюю часть. Чтобы не совершить ошибку, врачи обходят эти зоны ягодицы.
Попадание в кровеносный сосуд − ещё одна проблема при инъекциях. Если в организм вводятся масляные растворы, которые не должны непосредственно оказаться в кровотоке, после их введения в мышцу специалист слегка оттягивает поршень. Если в нём нет крови, значит манипуляция проведена правильно.
Что делать, если ребенок боится уколов?
Любая инвазивная процедура − стресс для ребенка. Если малыш напуган, проводить ее еще сложнее, поэтому родителям не нужно заранее пугать малышей врачами, вызывая у них недоверие к людям в белых халатах. Психологи сходятся во мнении, что подготавливать детей к уколам нужно по-разному, в зависимости от их возраста. Выделяют три периода интеллектуального развития малыша.
Сенсорно-моторный (до 2 лет). В этот период кроха реагирует на прикосновение, звуки, сигналы и манипуляции. Не нужно думать, что в этом возрасте малыш не поймет, если ему проговорить то, что будет с ним происходить. Наоборот, спокойный голос мамы облегчает манипуляцию. Сделать укол нужно быстро, пока медсестра проводит манипуляцию маме или папе нужно будет держать малыша.
Префункциональный (2-7 лет). Дети в это время уже обладают интуитивным мышлением, но их ощущение всё ещё строится на восприятии. Они верят во всё, что видят и слышат, потому нужно доходчиво объяснить, что именно будет происходить, без обмана.
Конкретно-операционный (7-11 лет). Дети начинают реверсировать мысли и ощущения, используя логику, потому можно попытаться объяснить им пользу укола, рассказывая, что именно он поможет избавиться от болезни.
Чем обезболить место укола у ребенка и стоит ли это делать?
Боль как психофизиологическая функция организма формируется достаточно рано. Уже на тридцатой неделе развития плода пути проведения и восприятия болевых ощущений сформированы. С этого момента малыш способен чувствовать боль, интенсивность которой может быть даже выше, чем у взрослых.
Эти данные позволяют настаивать на том, чтобы детям любого возраста обеспечивали обезболивание при проведении инвазивных процедур, ведь каждый человек имеет право на адекватную помощь в контролировании боли, независимо от его возраста и способности сообщить о ней.
Даже если ребенок еще не умеет говорить, это не значит, что он не помнит испытанную им боль. Более того при повторном проведении процедуры наблюдается повышение «стрессовой» реакции еще до начала инвазивного вмешательства на стадии подготовки к процедуре. Пережитый негативный опыт может усиливать болевые ощущения.
Хотя боль и выполняет сигнальную функцию, сообщая организму о повреждении, пробуждая его резервные силы для активации реакции «бей или беги», нельзя преувеличивать ее положительную роль. Если рассматривать ее механизм с психологической точки зрения, то терпеть болевые ощущения бесполезно и вредно для общего самочувствия.
При инъекциях детям используется всего один метод обезболивания – аппликационная анестезия. Она предполагает поверхностное нанесение на кожу препарата, например, в форме крема. Для наступления обезболивающего эффекта его необходимо держать некоторое время (около 60 минут). Перед сеансом остатки препарата удаляются, и специалист делает укол.
В качестве анестетика для детей может использоваться крем Акриол Про. Он разрешен к применению с первого дня жизни.
Акриол Про – действенный анестетик при детских инъекциях
Акриол Про должен быть в аптечке у каждого родителя, ведь он становится спасением в моменты, когда малышу нужно вытерпеть инъекцию. В составе крема нет консервантов и анестетиков эфирного ряда (новокаина, бензокаина, тетракаина и пр.), это существенно снижает риск возникновения аллергической реакции 26 . Акриол Про прошел регистрацию в качестве лекарственного средства 1 и официально продается в аптеках. При его производстве соблюдены международные стандарты качества GMP 2 .
Акриол Про применяется при вакцинации, проведении пункции, поверхностном хирургическом вмешательстве, установке катетера, удалении контагиозного моллюска. Противопоказаниями использования анестетика является малый вес новорождённых (до 3 кг) и недоношенность (рождение на 37 неделе беременности) 7 . Крем Акриол Про может использоваться, чтобы помочь малышу легче переносить болезненные процедуры.

Цель: Сформировать у детей умение играть в сюжетно-ролевую игру «Доктор».
- Способствовать возникновению ролевого диалога, ознакомить с названиями медицинских инструментов: градусник, шприц т. д. Обогащение словаря детей вежливыми словами.
- учить детей выполнять в игре с игрушками несколько несложных взаимосвязанных действий (слушает больных, назначает лечение, делает укол, ставит градусник, др.);
- учить взаимодействовать в сюжетах с двумя действующими лицами (врач - больной);
- Расширять представления о профессии врача.
- развивать умение выбирать роль (врача, медсестры, пациента);
- развивать диалогическую форму речи;
Воспитывать сочувствие к больному.
Оборудование и материалы:
- детский набор "Больница" (градусник, шприц, фонендоскоп, бинт, вата, др.);
- стулья для пациентов;
- халаты для доктора и медицинской сестры;
Предварительная работа с детьми :
- экскурсия в медицинский кабинет с целью наблюдения за работой медицинской сестры в детском саду;
- беседы на тему: "Поход к врачу в поликлинику" и др.
- рассматривание иллюстраций, альбомов, картинок: «Больница», «Аптека»;
- чтение художественной литературы: К. Чуковский "Айболит, В. Сутеев «Про бегемота, который боялся прививок»;
- дидактические игры: «Кто это?», «Кому что нужно, «Что делает?».
- обучение игровым приемам.
Игровые роли и правила:
На начальном этапе в игре ведущую роль берёт на себя воспитатель - роль доктора, медсестры, а в дальнейшем эту роль выполняют сами дети (совместные действия с взрослым по подражанию, по образцу).
Ход игры:
Ребята я хочу загадать вам загадку, послушайте внимательно:
Кто халат белый надел,
Всем пилюли пить велел,
И рецепт оставил?
Воспитатель: Правильно, врач. Сегодня я предлагаю вам поиграть в интересную игру «Доктор».
«Кто из вас был в больнице? Давайте с вами вспомним, что мы там видели? Кого?
(врача, медсестру, делают укол, выписывают рецепты).
А кто мне скажет, зачем люди приходят в больницу? Когда они приходят? (когда болеют, чтобы вылечиться, быть здоровым).
Мы приходим в больницу и рассказываем доктору, что у нас болит, что беспокоит в нашем здоровье нас.
Ребята, а когда мы приходим в больницу, то сразу идём к врачу? (нет, сначала надо взять медицинскую карточку). Затем мы с медицинской картой заходим по очереди в кабинет врача. А если врач вам назначит лекарства, куда вы за ним пойдёте? (в аптеку).
Давайте с вами рассмотрим инструменты врача.
- Это инструмент – фонендоскоп. Что врач делает с этим инструментом? (слушает). Что он слушает? (спину, сердце, лёгкие).
- А это-шпатель (показываю).
- Что им делают? (смотрят горло, градусник, шприц, вата, бинт, витамины - называют, для чего они нужны, как ими пользоваться и т. д.
Далее воспитатель предлагает обыграть игру и поочерёдно приглашает детей к себе пациентов на прием (роль доктора на себя берет воспитатель) дети по очереди проходят к доктору.
Доктор : «Здравствуйте, проходите, садитесь. Как ваша фамилия? Что у вас болит? На что жалуетесь?»
Ребё нок-больной: «У меня болит горло».
Врач: «Давайте вас посмотрим. Откройте рот, скажите «а-а-а», я посмотрю вас шпателем, не пугайтесь.
Да, горлышко красное. Давайте измеряем температуру, и я вам выпишу рецепт на лекарство, за которым вы пойдёте в аптеку.
Так по очереди дети проходят то к врачу.
Игра продолжается до последнего пациента-ребёнка.
Если дети более старше, можно предложить им взять на себя роль доктора.
Подведение итогов игры:
Воспитатель: Ребята во что мы сегодня с вами играли? (В доктора)
- Что вам понравилось больше всего в нашей игре?
- Ребята, я желаю вам здоровья. Сейчас я вам раздам всем по витамины, чтобы все были здоровые и не болели.










«Космическое путешествие». Сюжетно-ролевая игра для детей старшего дошкольного возраста Образовательные задачи: – расширить представления о профессии космонавтов, об их основных трудовых действиях; – способствовать расширению.
«Морское путешествие». Сюжетно-ролевая игра для детей старшего дошкольного возраста Совместная деятельность детей и воспитателя в ходе режимных моментов по теме «Морское путешествие» сюжетно-ролевая игра (для детей старшего.

Сюжетно-ролевая игра «Почта» для детей старшего дошкольного возраста Актуальность Федеральный государственный образовательный стандарт дошкольного образования требует от современного выпускника ДОУ усвоения.
Проект «Сюжетно-ролевая игра как средство развития коммуникативных способностей у детей дошкольного возраста» Игра - это ведущий вид деятельности, наиболее эффективная форма социализации ребенка, в игре закладываются основы будущей личности. Играя.

Сюжетно-ролевая игра «Ателье мод» для детей старшего дошкольного возраста Игровые задачи: Формировать умение детей делиться на подгруппы в соответствии с сюжетом и по окончании игрового действия снова объединяться.
Сюжетно-ролевая игра «Библиотека» по социально-коммуникативному развитию детей дошкольного возраста Цель: формирование представлений детей о библиотеке, закрепление знаний об окружающем мире, умение развивать сюжет игры, воспитание бережного.

Сюжетно-ролевая игра «Магазин одежды» с детьми младшего дошкольного возраста Цель: Обогатить опыт детей знаниями и игровыми умениями, которые позволят им в дальнейшем самостоятельно организовывать игру. Задачи:.

Сюжетно-ролевая игра «Птичий двор» для детей младшего дошкольного возраста Многие известные педагоги и психологи определяют игру как ведущий вид деятельности ребенка-дошкольника. По теории Д. Б. Эльконина, именно.

Сюжетно-ролевая игра «В гостях у куклы Кати» для детей младшего дошкольного возраста Цели:Закрепление навыков общения со сверстниками и взрослыми, расширение и закрепление знаний по ведению хозяйства (приготовление еды,.

Сюжетно-ролевая игра «В парикмахерской» с детьми второй младшей группы Цель игры: - Формировать первичные представления о труде взрослых и положительное отношение к нему. - Расширять, обогащать и закреплять.

Врачи для активизации обмена веществ, улучшения питания и стимуляции процесса восстановления тканей назначают пациентам актовегин. Препарат выпускается в форме таблеток и раствора для инъекций. Основное действующее вещество – депротеинизированный гемодериват. Его получают из крови телят.
При применении препарата повышается поглощение и усвоение кислорода тканями, улучшается транспорт и утилизация глюкозы, ускоряются энергетические процессы, снижается количество лактата, образующегося в условиях кислородного голодания.
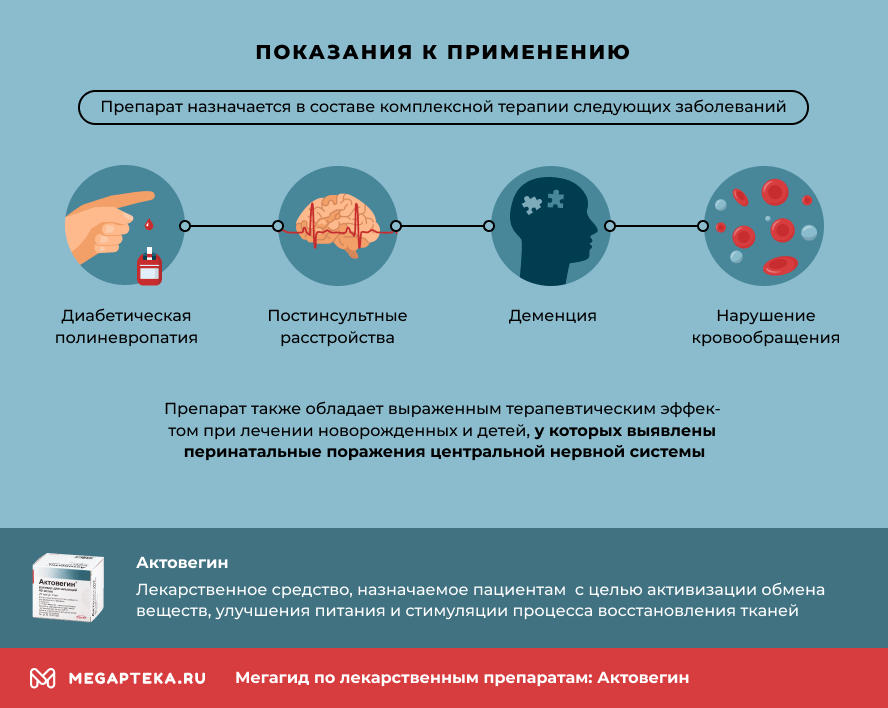
Для чего назначают уколы взрослым
- Диабетической полиневропатии;
- Постинсультных когнитивных расстройств;
- Деменции;
- Нарушений периферического кровообращения.
В официальной аннотации указано, что актовегин применяют только с восемнадцати лет. Но проведенные рандомизированные исследования показали, что лекарственное средство обладает выраженным терапевтическим эффектом при лечении новорожденных и детей, у которых выявлены перинатальные поражения центральной нервной системы.
Акушеры-гинекологи применяют актовегин при беременности, если нарушается снабжение эмбриона кровью. При применении препарата улучшается транспорт кислорода и глюкозы, нормализуются обменные процессы в плаценте, организме беременной, нормализуется развитие плода. Актовегин назначают беременным при развитии плацентарной недостаточности, внутриутробной задержке развития.
Почему актовегин запрещён во многих странах
Основное действующее вещество актовегина получают из крови телят. Использование вытяжек из крупного рогатого скота запрещено с начала девяностых годов в США и европейских странах. По этой причине актовегин не входит в реестр лекарственных средств, которые разрешены к применению в этих странах.
Что лучше взрослому – актовегин или церебролизин
Исследователи считают, что для пациента не имеет значения, какой препарат ему назначают – церебролизин или актовегин. Разница в том, что первое лекарственное средство изготовлено из тканей мозга свиней, а второе – из крови телят. Учитывая, что актовегин выпускается в форме таблеток и раствора для инъекций, а церебролизин – только в виде раствора, взрослым удобнее принимать первый препарат.
Что лучше взрослым – актовегин или кортексин
Оба препарата выпускаются из природного сырья. Они улучшают обменные процессы в клетках организма и снабжение тканей кислородом, стабилизируют клеточные мембраны. Актовегин – препарат, который относится к метаболическим средствам.
Выпускается в виде раствора для инъекций, который вводят как внутривенно, так и внутримышечно, и в форме таблеток, мази. Препарат назначают не только взрослым, но и новорожденным, детям грудного возраста для лечения заболеваний центральной и периферической нервной системы, нарушений периферического кровообращения.
Кортексин стимулирует обменные процессы в клетках головного мозга, повышает умственную способность. Выпускается в виде раствора для инъекций. Его можно вводить только в мышцы. Препарат назначают при нарушении кровоснабжения головного мозга, последствиях черепно-мозговой травмы, инсульта, энцефалопатиях. Его не применяют для лечения пациентов, страдающих полинейропатией, ангиопатией. Врачи решают индивидуально, какой препарат лучше подходит пациенту.
Побочные действия актовегина
При применении препарата редко проявлялись аллергические реакции в виде лекарственной лихорадки и шока, чаще – покраснение и высыпания на коже (крапивница).
Противопоказания
Лекарственное средство беременным назначают в том случае, если польза от его применения превышает риск развития осложнений со стороны матери и плода.
Дозы и способ введения
Таблетки актовегина следует принимать перед едой, не разжевывая, запивая небольшим количеством очищенной негазированной воды. В остром периоде ишемического инсульта лекарственное средство вводят в вену капельно. После 20 инфузий пациенту дают принимать таблетки актовегина внутрь. Продолжительность курса терапии – полгода.
Пациенты, страдающие деменцией, принимают по две таблетки актовегина трижды в день в течение двадцати недель. При нарушении периферического кровообращения назначают по одной или две таблетки трижды в день. Длительность курса лечения варьирует от четырех до шести недель.
Пациентам, страдающим диабетической полинейропатией, вначале проводят двадцать внутривенных инфузий актовегина. Затем в течение пяти месяцев они принимают по две таблетки препарата трижды в день.
Актовегин и алкоголь
Совместимость актовегина и алкоголя не исследовалась, но врачи считают, что на время лечения препаратом следует отказаться от употребления спиртных напитков. Алкоголь угнетает обменные процессы, вызывает кислородное голодание тканей. То есть, его действие противоположно эффекту, который ожидают от применения актовегина.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.

Препарат мильгамма широко применяют в комплексной терапии многих неврологических заболеваний. Лекарственное средство содержит витамины группы В в оптимальном соотношении. Выпускается в виде раствора для инъекций и таблеток.
Для чего применяют мильгамма
- Невралгий, невритов;
- Пареза лицевого нерва;
- Ганглионита, в том числе опоясывающего лишая;
- Ретробульбарного неврита;
- Плексопатии;
- Мононейропатии, диабетической, алкогольной полинейропатии.
После курса лечения у людей прекращаются ночные судороги ног. Лекарственное средство способствует нормализации когнитивных функций у пациентов, страдающих заболеваниями головного мозга различного происхождения. Мильгамма незаменима в восполнении дефицита витаминов В1, В6 и В12.
Противопоказания, побочные эффекты
Препарат не назначают детям, беременным и кормящим грудью женщинам, пациентам с повышенной чувствительностью к ингредиентам лекарственного средства и при декомпенсированной сердечной недостаточности.
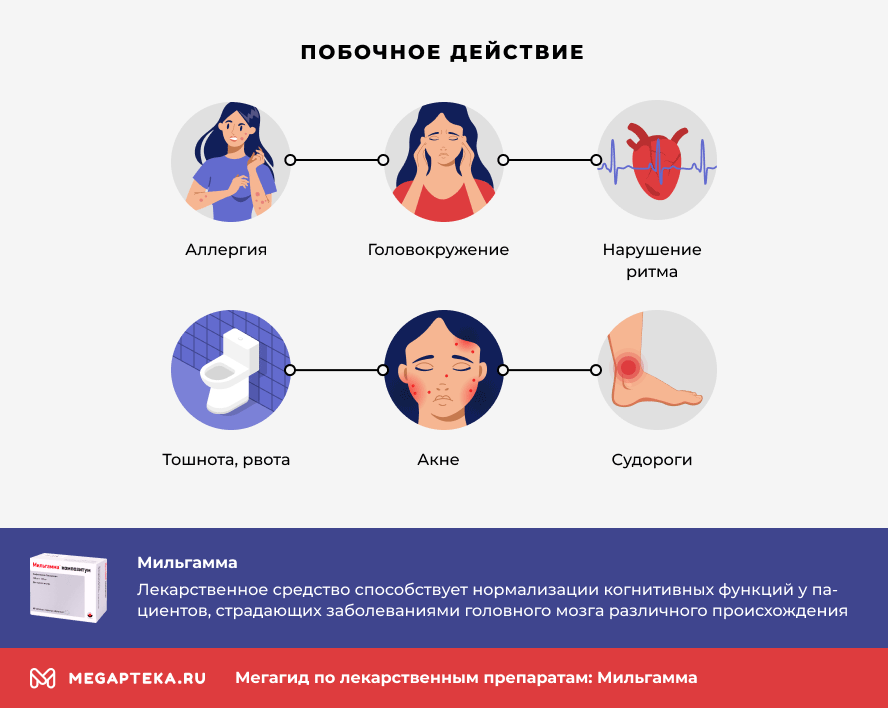
- Аллергические реакции (высыпания на коже и слизистых оболочках, затруднённое дыхание, отек Квинке, анафилактический шок);
- Головокружение, редко спутанность сознания;
- Нарушение ритма, ускорение или замедление частоты сердечных сокращений;
- Тошнота, рвота;
- Повышенное потоотделение, кожный зуд, крапивница, акне;
- Судороги.
Иногда в месте введения препарата возникает раздражение. О развитии побочных реакций следует поставить в известность своего лечащего врача.
Как часто можно колоть мильгамму
Чтобы быстро купировать болевой синдром, в течение десяти дней ежедневно выполняют инъекции двух миллилитров препарата. После стихания боли и при лёгком течении заболевания пациенты в течение двух или трёх недель принимают лекарственное средство внутрь или им выполняют инъекции раствора препарата с интервалом в два или три дня.
С чем колят мильгамму в комплексе
Неврологи назначают лекарственное средство мильгамма в комплексе с нестероидными противовоспалительными средствами и центральными миорелаксантами. Что лучше – уколы или таблетки мильгамма? Это две формы лекарственного средства, которые врачи назначают последовательно. Вначале пациентам ставят инъекции мильгаммы, а затем он принимает таблетки. При лёгком течении заболевания проводят лечение таблетированной формой лекарственного средства.
Что лучше – нейробион или мильгамма
Как свидетельствуют результаты проведенных исследований, эффективность лекарственного средства мильгамма больше, чем нейробиона. В инструкции к обоим препаратам указаны одинаковые противопоказания и похожие побочные эффекты. К лекарственным средствам не развивается привыкание. После прекращения приёма препаратов не возникает синдромы отмены. Какое лекарственное средство лучше подходит пациенту, решает лечащий врач.
Мильгамма, мовалис и мидокалм: схема уколов
Комплексная терапия боли при корешковом синдроме, поражении позвоночника, периферических нервов и сплетений включает витамины группы В, нестероидные препараты и центральные миорелаксанты. К первой фармакологической группе относится мильгамма, ко второй – мовалис, к третьей – мидокалм.
Обычно вначале терапии врач назначает уколы мильгаммы, мовалиса и мидокалма. Затем пациент продолжает лечение, принимая таблетки. Все три инъекции выполняют в один день, но в разные места. При применении препаратов следует учитывать, что в состав мильгаммы входит лидокаин. Инъекции безболезненные, но лекарственного средство нельзя применять больным, у которых ранее возникали аллергические реакции к местным анестетикам.
Мильгамма и алфлутоп одновременно
Курс лечения остеохондроза с корешковым синдромом, ущемления нервных корешков у больных позвоночной грыжей включает назначение препаратов мильгамма и алфлутоп. Они дополняют друг друга: снимают воспаление, обезболивают. После лечения восстанавливается оболочка нервных волокон. В них нормализуются обменные процессы.
Длительность терапевтического курса варьирует от одного до трех месяцев. Во время обострения ежедневно выполняют инъекции обоих препаратов. После стихания боли пациентам вводят лекарственные средства один раз в неделю. В инструкции отсутствует информация о несовместимости этих лекарственных средств. Тем не менее, их надо набирать в отдельные шприцы и ставить инъекции в разные места.
Мильгамма и алкоголь: совместимость
В инструкции нет указаний насчет употребления алкоголя во время лечения препаратом мильгамма. Но врачи акцентируют внимание на том, что препарат применяется для лечения заболеваний нервной системы, а алкоголь является веществом, которое токсически воздействует на клетки головного мозга, черепных и периферических нервов. Алкоголь нивелирует действие препарата мильгамма, поэтому не стоит ожидать улучшения. Поэтому врачи рекомендуют отказаться от употребления напитков, в состав которых входит алкоголь, на время лечения мильгаммой.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Читайте также:

